Existe una patología prevalente, de difícil diagnóstico precoz, que ademas tiene lugar en paciente con edad avanzada, pluripatología y toma de mucha medicación, lo que o hace, junto a la inespecificidad de su clinica, una patología complicada de deducir, localizar y manejar. Esta patología es la Sepsis. No solo implica la necesidad de administracion de uno o varios antibioticos certeros segun la sospecha de su origen, sino trambiken un tratamiento sintomatico y hemodinámico delicado. Por lo tanto me pareció indicado incluir aqui un post sobre el manejo de dicha patología.
SISTEMATICA DE ATBTERAPIA
La sistemática que sigo es la siguiente:
- RAMs?
- Antecedentes
importantes?
- Qué
tiene?
- Qué
bicho/s puede/n ser el/los causantes?
- Qué
tratamiento lo cubre?
Si os hacéis estas cinco preguntas y POSTERIORMENTE
consultáis las guias recomendadas (SANFORD y especialmente en España: MENSA)
para corroborar que estáis haciéndolo correctamente, sera poco probable que
falléis en el tratamiento.
Lo de antecedentes importantes resaltar sobretodo:
Si
tiene un embarazo actualmente (consultar siempre que nivel de seguridad tiene
el ATB para embarazadas (nive A/B/C/D/X) (prohibidos los aminoglucosidos,
tetraciclinas, quinolonas entre otros).
El
factor más importante de si una infección puede tener importantes resistencias a
ATB es haber tomado recientemente antibioticos, especialmente ante un ingreso
hospitalario).
Si
el paciente presenta Insuficiencia Renal, en ocasiones (segun el ATBy el grado
de IRenal) será necesario ajustar la dosis.
CONSIDERACIONES
ATBTERAPIA
Como
todo, hay que individualizar…
No
solo es individualizar según el paciente (atb previos, alergias…), sino que
también se debe saber el perfil de resistencias antibióticas de cada área donde
se trabaja.
Cuidado
con la Insuficiencia Renal, tanto aguda como crónica.
La
primera dosis no es necesaria ajuste según función renal
Las
posteriores dosis ajustar según función renal
Si
dudo donde miro: Mensa. Idoctus
Augmentine:
nefrotoxico y proconvulsivo
Cefalosporinas:
No eficaz contra Anaerobios,
Enterococos, Listeria o Intracelulares. BUENO PARA ENTEROBACTERIAS, NO
PARA PSEUDOMONAS
Eritromicina:
cuidado ya que es un importante inhibidor enzimático (inhibe el citP450), osea
cuidado con hepatopatas.
Vanco:
muy nefrotoxico
Aminoglucosidos:
BGN y estafilococos no MRSA. Nefro y ototóxicos. Teratogénicos. Parenterales.
Si no tiene criterios de ingreso o si crees que no sería adecuado mantener
mucho tiempo su efecto por su nefro y ototoxicidad se le puede dar una serie de
dosis "generosas" iniciales que luego rápidamentre se retiran y se
continua con otros ATB para BGN, especialmente debido a que los aminoglucósidos
tienen un efecto MUY RAPIDO. ADEMAS SON INFRATERAPEUTICOS SI HAY UN 3ER
ESPACIO, YA QUE TIENEN VOLUMEN DE DISTRIUBION MAYOR.
NO
usar carbapenemes en alérgicos a penicilina
•
Imipenem:
importante epilepsia en ancianos.
•
Carbapenemes: No eficaz en pseudomona
multirresistente!
Antiestafilocócicas: cloxa
Antipseudomonas: piperacilina (cuando se asocia a
tazobactam,
combinacion muy usada en infecciones abdominales y para
pseudomonas MULTIRRESISTENTES
Cefalosporinas:
No eficaz contra Anaerobios,
Enterococos, Listeria o Intracelulares.
BUENO PARA ENTEROBACTERIAS,
NO PARA PSEUDOMONAS!
Cefuroxima
(2ªG): bueno para ORL, bronquitis, piel, tejidos blandos, itu, meningitis,
neumococo, gonococo.
Meropenem: el mejor carbapenem si hay insuficiencia renal
Ertapenem: no para pseudomona, acinetobacter, clostridium
difficile.
Tetraciclinas: para cuadros raros, relacionados con el campo
u atípicos. Gran teratogenicidad
Fosfomicina y amoxicilina: bueno para emabarazadas
Vanco: endocarditis, piel y tejidos blandos, infección osea,
respiratoria, colitis pseudomembranosa (unica indicación de dar vancomicina via
oral)
Linezolid: Cuidado en psiquiátricos. Bueno para infecciones
de piel, tejidos blandos, neumonia,
BIOFILMS, meningitis o encefalitis. Puede quedarse corto en
caso de bacteriemias al ser bacteriostático, por lo que habria que cambiarlo
por vanco o dapto.
Daptomicina: No se debe usar en neumonías ya que se inhibe
con el surfactante pulmonar (DISCUTIBLE).
Cotrimoxazol (trimetroprim-sulfametoxazol):
•
Importante en la prevención y tratamiento de
infecciones oportunistas del VIH
•
Muy teratogénico
Bueno para infecciones urinarias, respiratorias,
intestinales
PACIENTES CON PERFIL DE RIESGO DE INFECCIÓN POR
MICROORGANISMOS MULTIRRESISTENTES:
- Infecciones asociadas a los cuidados sanitarios.
- Pacientes con ingresos hospitalarios recientes: sobretodo > 5 dias en los últimos 3 meses.
- Uso de antibióticos en los 90 dias previos: especialmente cefalosporinas y fluoroquinolonas, en un ciclo > 7 dias.
- Pacientes institucionalizados, procedentes de centros de larga estancia o dependientes.
- Infecciones crónicas previas, como úlceras que requieran curas frecuentes. Colonización/infección conocida por gérmenes multirresistentes, bronquiectasias o fibrosis quística colonizada. Procedencia de zona endémica de gérmenes multirresistentes.
- Edad avanzada.
- Insuficiencia renal crónica en hemodiálisis.
- Infecciones urinarias obstructivas o recurrentes.
- Cirugías o procedimientos invasivos recientes como sondajes o cateterizaciones urinarias previas.
TRATAMIENTO SEPSIS
- Los 3 pilares del tratamiento de la sepsis: durante
las primeras horas del paciente séptico, el tratamiento debe conseguir una
serie de objetivos, cada uno con una ventana terapéutica de tiempo concreta.
A)
Manejo y control hemodinámico: revertir la disoxia tisular.
B)
Tratamiento antibiótico empírico inicial: disminuir la carga bacteriana.
C)
Control del foco de infección.
FLUIDOTERAPIA Y
FARMACOS VASOPRESORES
-
Fluidoterapia: al menos 20 ml/Kg (otros dicen 30) en la primera media hora
+ 20-30 ml/Kg en las siguientes 6 horas.
-
Vasopresores: una vez no responde a fluidoterapia(dopamina/noradrenalina
(12h necrosis local en via perif.)
Cuales?:
SF 0.9% alternando con Ringer lactato para evitar la acidosis hipercloremica.
Los coloides no están indicados.
Ritmo?:
según el paciente. NO rápido en añosos
En
pacientes con mala respuesta a la carga inicial de fluidos (tras 2-3 litros de
cristaloides sin mejoría hemodinámica con TAM<65 mmHg) se valorará la
necesidad de iniciar tratamiento con fármacos vasopresores
De
elección NORADRENALINA, preferiblemente por vía venosa central.
Se recomienda dosis inicial de alrededor de 0,04 μg/kg/min (8 mg
de noradrenalina en 100 mls SG5% a 5 ml/h) con incrementos de 5 ml/h
cada 5 a 10 minutos en función de la respuesta hemodinámica.
En
caso de administración de noradrenalina por vía periférica, siempre
se realizará a través de una vía de grueso calibre, extremando
las precauciones para evitar extravasación de la misma (puede producir
necrosis local; si se produjese infiltrar el lugar inmediatamente con
10-15 mls de SSF que contenga 5-10 mgs de fentolamina)
Una
vez conseguida una TAS > 90 o TAM > 65 mmHg, se podrá considerar incrementar
la dosis de infusión de la noradrenalina si la persistencia del lactato sérico
elevado o la oliguria sugieren una mala perfusión tisular.
En
pacientes con sepsis grave, administrar plaquetas cuando los recuentos sean :
<10.000/mm3
en ausencia de hemorragia aparente
<20.000/mm3
si riesgo significativo de hemorragia
<50.000/mm3
si hemorragia activa, cirugía o procedimientos invasivos
OBJETIVOS DE LAS MEDIDAS DE RESUCITACION DE LAS SEIS
PRIMERAS HORAS
-
TAM ≥ 60-65 mmHg
-
Diuresis ≥ 0.5 mls/Kgs/h
-
Aclaramiento de niveles iniciales de lactato ≥ 20%
BIOMARCADORES
- PCR > 20 mg/L y PCT > 2 mcg/mL en pacientes con
clínica compatible con sepsis grave y leucocitosis y/o leucopenia orientarían a
un origen bacteriano.
- PCR < 8 mg/L y PCT < 0,5 mcg/mL se asocian a una
probabilidad de sepsis por debajo del 1-2% (salvo en pacientes con
hepatopatía).
VMNI
La
decisión de proceder a la conexión a ventilación mecánica no invasiva en
pacientes con sepsis grave o shock séptico no debe demorarse en caso de que
exista taquipnea > 30/minuto, empleo de la musculatura respiratoria
accesoria, desaturación < 90%, encefalopatía o descenso del nivel de
consciencia.
VMNI
Contraindicado en caso de disminución de nivel de conciencia
Cuidado
con la carbonarcosis. No usar elevadas concentraciones elevdas de FiO2 en EPOC
de forma prolongada
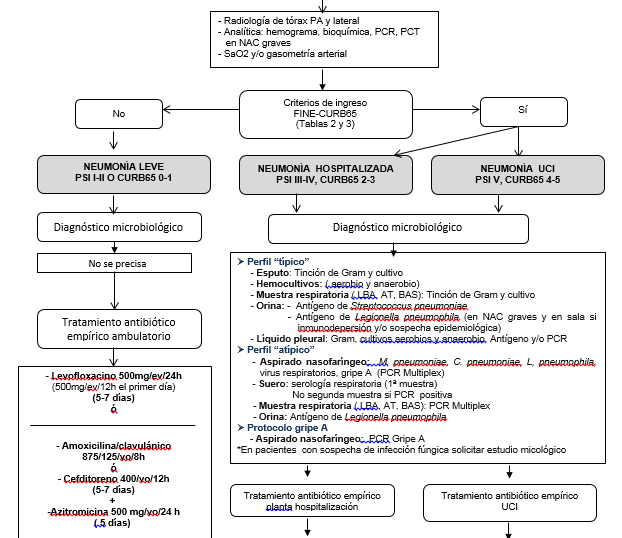
NEUMONIAS
- Enterobacterias y anaerobios:
u Todo
anciano frágil (deterioro funcional) con factores de riesgo de aspiración:
alteración de la deglución, disfagia, demencia, ERGE, tos reducida, enfermedades
neurológicas crónicas, enfermedades esofágicas, disminución del nivel de
conciencia, antecedentes de vómitos.
u Enfermedad
del SNC.
u Insuficiencia
cardiaca.
- Enterobacterias BLEE: en estos pacientes, la
prevalencia puede llegar al 10 %.
u Edad
avanzada.
u Diabetes
mellitus.
u Hospitalización
reciente.
u Tratamiento
antibiótico reciente.
u Infección
previa por una enterobacteria BLEE.
u Sondaje
vesical o ITUs de repetición.
- SARM: en estos pacientes, la prevalencia
puede llegar al 25 %.
u Úlceras
de decúbito o cura habitual de heridas.
u Antibióticos
intravenosos previos en domicilio.
u Hospitalización
reciente.
u NAC
muy grave.
u Colonización
previa o estancia en residencias/asilos con alta prevalencia de SARM.
- Pseudomonas aeruginosa:
u EPOC
grave: con FEV1 < 35 %.
u EPOC
con > 4 ciclos de tratamiento antibiótico en el último año.
u Bronquiectasias
con colonización previa.
u Inmunodeficiencia.
u Malnutrición
severa o nutrición por sonda nasogástrica.
INFECCIONES INTRABDOMINALES
u Las
infecciones intraabdominales son polimicrobianas. Hay que cubrir gérmenes GRAM
+, pero también GRAM – y anaerobios.
PERITONITIS SECUNDARIA LEVE-MODERADA: sin Sepsis
grave ni Shock Séptico, sin factores de riesgo de mala evolución, con buen
control de foco.
Ertapenem
o Piperacilina-Tazobactam (de elección si se sospecha Enterococo) o Cefotaxima
+ Metronidazol.
Paciente
con factores de riesgo para Enterobacterias BLEE: tratamiento con Ertapenem o
Tigeciclina (de elección si se sospecha Enterococo).
PERITONITIS SECUNDARIA CON SEPSIS GRAVE/SHOCK SÉPTICO,
CON FACTORES DE RIESGO DE MALA EVOLUCIÓN O CON CRITERIOS DE MAL CONTROL DEL
FOCO:
Piperacilina-Tazobactam
+ Tigeciclina o Meropenem + Linezolid/Daptomicina/Vancomicina.
Añadir
Amikacina en shock séptico.
Añadir
una Equinocandina si cumple criterios (Candida score).
ITUS GRAVES
El tratamiento antibiótico combinado ha demostrado ser la
mejor opción.
► Las opciones
individuales son las siguientes:
Carbapenems
en monoterapia // Piperacilina-Tazobactam en monoterapia // Amikacina usada en Combinación // Fosfomicina usada en combinación.
Colistina
en combinación: si existen factores de riesgo para carbapenemasas (tratamiento
previo con Carbapenems) o sospecha de Acinetobacter.
Ceftazidima-Avibactam:
útil para Pseudomonas y Klebsiella resistentes a Carbapenems (productoras de
carbapenemasas).
Ceftolozano-Tazobactam:
útil para Pseumononas resistentes a Carbapenems (productoras de
carbapenemasas).
► Las
mejores opciones de tratamiento combinado serían las siguientes:
Meropenem
o Piperacilina-Tazobactam +
Amikacina:
utilizar en combinación, y durante 2-3 dias. Meropenem + Amikacina tiene algo
más de fortaleza.
Fosfomicina:
utilizar en combinación.
Colistina:
si pacientes con factores de riesgo de carbapenemasas o Acinetobacter baumanii.
*
Ceftolozano-Tazobactam y Ceftazidima-Avibactam: nuevos antibióticos de
disponibilidad variable utilizados
en infecciones por Pseudomonas y GRAM – multirresistentes.
PACIENTES CON CRITERIOS DE MENOR GRAVEDAD Y
VULNERABILIDAD:
Ertapenem
+ Amikacina/Gentamicina: durante 2-3 dias.
Ertapenem + Fosfomicina.
Ceftazidima/Cefepime + Amikacina/Gentamicina:
durante 2-3 dias.
Ceftazidima/Cefepime + Fosfomicina.
INFECCIONES PARTES
BLANDAS
ANAEROBIOOOOOS
- Antibioterapia de 1ª elección en paciente estable
sin complicaciones:
Amoxicilina-Clavulánico
via oral/IV (el más utilizado), Cloxacilina via oral/IV o Cefazolina via IV.
-
Alternativas en paciente estable sin complicaciones: Clindamicina via
oral/IV, Levofloxacino via oral/IV o Ertapenem via IV (éste último si el
paciente ha recibido antibioterapia previamente o tiene criterios de gravedad).
- Antibioterapia de 1ª elección en paciente con
gravedad clínica o riesgo de SARM:
Linezolid
600 mg/12 h durante 10 dias.
-
Alternativas en paciente con gravedad clínica o riesgo de SARM: Vancomicina
o Teicoplanina via IV, Clindamicina via IV o Cotrimoxazol via IV.
Necrotizantes:
Piperacilina-Tazobactam
o Meropenem/Imipenem +/- Tedizolid o Linezolid o Vancomicina o Daptomicina si
existe riesgo de colonización por SARM.
-
Alternativas: Aztreonam o Ciprofloxacino/Levofloxacino o Amikacina +
Metronidazol +/- Tedizolid o Linezolid o Vancomicina o Daptomicina o
Tigeciclina si existe riesgo de colonización por SARM.
PIE DIABETICO
-
Infección leve:
Amoxicilina-Clavulánico
via oral/IV. Alternativas: Levofloxacino/Moxifloxacino via oral/IV, Clindamicina via
oral/IV, Cotrimoxazol via oral/IV.
-
Infección moderada-grave:
Ertapenem IV (cubre bien GRAM +, anaerobios y
enterobacterias productoras de BLEE) +/- Linezolid/Daptomicina/Vancomicina si
tiene factores de riesgo para MARSA.
Alternativas: Piperacilina-Tazobactam o Cefalosporina de 3ª
generación IV o Quinolona via oral/IV + Metronidazol via oral/IV o Clindamicina
via oral/IV +/- Linezolid/Daptomicina/Vancomicina si tiene factores de riesgo
para MARSA.
- Infección muy grave:
Antibioterapia de 1ª elección: Meropenem/Imipenem o
Piperacilina-Tazobactam + Linezolid/Daptomicina (no usar Glucopéptidos, suelen
ser pacientes con insuficiencia renal).
Alternativas: Tigeciclina IV + Quinolona o Amikacina (para
cubrir Pseudomonas).
MENINGITIS
PROTOCOLO TRATAMIENTO
SEPSIS SEGÚN HOSPITAL LA RIBERA – COMUNIDAD VALENCIANA